הידרוצפלוס של המוח (טיפה) בילדים הוא פתולוגיה רצינית, אך אבחנה זו אינה יכולה להיחשב כמשפט. בגישה נכונה וטיפול בזמן, ילד יכול לנהל חיים נורמליים לחלוטין - עם מגבלות קלות, או אפילו בלעדיהם. תוכלו ללמוד על מהי מחלה וכיצד על ההורים לפעול על ידי קריאת מאמר זה.

מה זה?
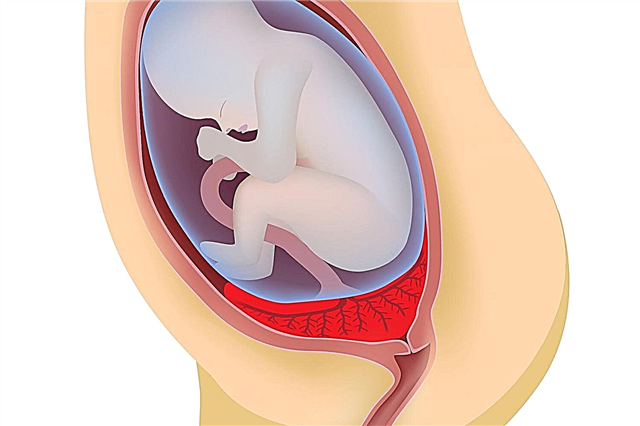
המחלה נקראת גם טיפת מוח, והגדרה זו משקפת בצורה מדויקת מאוד את המתרחש בגוף במציאות. עודף נוזל מוחי השדרה מצטבר בתוך הגולגולת, מתחת לקרומי המוח, בחדריו. אצל תינוק בריא, חומר זה אמור לזרום לתעלת השדרה דרך הצינורות (החדרים) ולהסתובב בחופשיות.
הקושי בתנועה זו עם כמות גדולה של נוזלים מוביל להגברת הלחץ, לשטיפה חלקית או די משמעותית של מבני מערכת העצבים בלחץ. ההשלכות של השפעה כזו יכולות להיות מגוונות מאוד, והן תלויות במידת הנזק ובאזורים ספציפיים במוח.

משקאות חריפים (נוזל זה) מבצעים פונקציות שימושיות וחיוניות רבות לכל החיים. הוא מגן על האיבר האנושי הראשי (המוח), שוטף אותו, לויקוציטים בנוזל מספקים את המשימה החיסונית הדרושה. נוזל מוחי מיוצר ברציפות. במקרה של מחזור לקוי, קיפאון מופיע, טיפות מתחילה להתפתח.
אם המחלה מתגלה בשלב הראשוני, הילד ניתן במהירות ובמיומנות סיוע רפואי, ההשלכות עשויות להיות מינימליות או להיעדר לחלוטין. במקרים מתקדמים וקשים, הילד עלול לסבול מבעיות בדיבור, התפתחות, נפש, אבחנות נוירולוגיות, ליקוי ראייה, שמיעה, מכשירים שיווי המשקל והמוטורי. בהיעדר עזרה הילד מת.
פתולוגיה זו אינה כה נפוצה, אך אינה נדירה כפי שהיינו רוצים. נתונים סטטיסטיים של ארגון הבריאות העולמי (WHO) מראים כי הידרוצפלוס בדרגות שונות ובזנים שונים נמצא אצל אחד מכל 4000 תינוקות שזה עתה נולדו.
בתיאוריה, הידרוצפלוס עשוי בהחלט להתפתח אצל מבוגר, אך לעתים קרובות יותר ילדים הם הסובלים מכך.


סוגים וסיבות
טיפת מוח יכולה להיות מולדת או נרכשת.
במקרה הראשון, התפתחות המחלה מושפעת מגורמים תוך רחמיים שליליים: מחלה זיהומית חריפה אצל האם במהלך ההריון (לרוב ככה משפיע זיהום ציטומגלווירוס על הילד), מומים התפתחותיים שנוצרו עקב "שגיאות" גנטיות.

הידרוצפלוס שנרכש משפיע לרוב על ילדים מתחת לגיל שנה שנולדו הרבה יותר מוקדם מתאריך היעד, כמו גם על תינוקות שקיבלו פגיעה מוחית במהלך הלידה.
הסיבה לפתולוגיה יכולה להיות גם פגיעה מוחית טראומטית או מחלה זיהומית קודמת, גידולים במוח. השילוב המסוכן ביותר של גורמי סיכון הוא אם, למשל, פג מפתח דלקת קרום המוח, דלקת המוח או דלקת קרום המוח. המחלה יכולה להתפתח לאחר הליכים כירורגיים.


Dropsy מחולק למספר סוגים. – תלוי היכן בדיוק מצטבר נוזל המוח:
- בָּחוּץ;
- פְּנִימִי;
- מעורב (משולב).
עם צניחה חיצונית, הצטברות של נוזל מוחי השדרה מרוכזת רק מתחת לקרומי המוח, זה לא משפיע על האזורים העמוקים. מצב זה מתרחש בדרך כלל בילודים וילדים עם טראומת לידה.

הידרוצפלוס פנימי - זהו מצב בו חומר מוחי מצטבר בחדרי המוח, דרכו אינו יכול לזרום כרגיל. נגע כזה יכול להיות פתולוגיה מולדת, כמו גם נרכשת - אצל פעוטות מעל גיל שנה.

המגוון המעורב של טיפות השילוב משלב את הסימנים מהסוג הראשון והשני, בעוד שנוזל השדרה מצטבר בתוך המוח ומחוצה לו.
על פי הערכת המכשולים האמיתיים המפריעים למחזור הנוזל המלא, טיפתית מחולקת ל:
- פתוח (מתקשר);
- סגור (סגר).
עם צורת התקשורת של המחלה, אין מכשולים אובייקטיביים, החדרים מורחבים מספיק, אין מכשולים מכניים לזרימת נוזל המוח. הידרוצפלוס סגרתי מתרחש כתוצאה מהתפתחות לא נכונה של נוזל השדרה עצמם, פתולוגיות במבנה החדרים, הצינורות, גידולים במערכת זו, ניאופלזמות, הידבקויות. צורה זו של המחלה כמעט אף פעם אינה חיצונית; היא מאופיינת בהצטברות נוזלים בתוך המוח.
בזמן התפתחות הפתולוגיה, ישנם שלושה סוגים של הידרוצפלוס:
- חַד;
- תת-חריף;
- כְּרוֹנִי.

חריפה מתפתחת במהירות, הלחץ בתוך הגולגולת גדל תוך 2-3 ימים ממש. פתולוגיה תת-אקוטית יכולה להתפתח עד שישה חודשים, בהדרגה, כמעט בלתי מורגשת עבור ההורים. ההשלכות שלה יכולות להיות הרסניות יותר. בטיפולי כרוני הנוזל השדרתי מצטבר לאט מאוד, במשך יותר מחצי שנה, מה שבתחילה אינו משפיע על רווחת התינוק בשום צורה שהיא, מכיוון שגם הלחץ גדל בקצב איטי מאוד. ורק אז, כשהוא מגיע לרמה קריטית, האבחנה הופכת לברורה.

לגוף הילד יכולות פיצוי גבוהות מאוד. אם משהו לא בסדר איפשהו, הגוף מנסה בכל דרך אפשרית לפצות על כך על חשבון משאבים אחרים. לכן, קורה שעם האבחנה הקבועה של טיפת מוח, הילד אינו מראה שום הידרדרות ברווחה או בשינוי בהתנהגות. במקרה זה הם מדברים על הידרוצפלוס מפוצה.
אם כל כוחות הגוף אינם מספיקים כדי לפצות, רווחתו של הילד מחמירה, יש הפרעות בולטות בהתפתחותו, ואז הם מדברים על טיפות מפוזרות.
כישלון פיצוי קל במחזור הנוזל השדרתי לעיתים אפילו אינו זקוק לתמיכה רפואית רצינית, אשר לא ניתן לומר על הפרעות מפוזרות.

על פי מידת הנזק, הרופאים מחלקים את המחלה לשלבים. יש שניים מהם:
- לְמַתֵן;
- מְבוּטָא.
על פי הדינמיקה של ביטויים, הידרוצפלוס יכול להיות:
- פרוגרסיבי (עם הידרדרות ניכרת במצב);
- יציב (כאשר תסמינים חדשים אינם מופיעים, אך אין שיפור);
- נסיגה (עם ירידה הדרגתית בתסמינים).

גורמי סיכון
הסבירות להתפתחות טיפות מוח במוח הרחם מושפעת מדברים רבים, אך קודם כל - מהתנאים הלא טובים להתפתחות העובר. גורמים אלה כוללים התנגשות Rh בין האם לעובר.
למען ההגינות, יש לציין כי לא כל הריון בקונפליקט Rh מסתיים בלידת ילד עם הידרוצפלוס מולד. עם זאת, אם לאם יש גורם Rh שלילי, והתינוק חיובי, וכותר הנוגדן בדם האישה גבוה, אז הרופאים בהחלט ישקלו על הסתברות כזו.


גורמי הסיכון כוללים מחלות זיהומיות שאישה יכולה להידבק בהריון.
השליש הראשון מסוכן במיוחד מבחינה זו. מחלות כאלה כוללות דלקת גרון בהרפס, אבעבועות רוח, נגיף קוקסאקי, לפעמים נוצרות בעיות בגלל זיהום בטוקסופלזמה, אדמת או נגיפי חצבת. מחלות אלו עלולות לגרום להפרה בהיווצרות חלקים במוחו של התינוק, ואז יתכן התפתחות של טיפת מוח מוחצת.

לעתים קרובות, שינויים הידרוצפליים קשורים קשר הדוק לאבחון במקביל של הפרעות גנטיות בעובר. לעתים קרובות, ילדים עם תסמונת דאון, טרנר, אדוארדס מופיעים עם הידרוצפלוס מולד קשה.
סכנה מסוימת נובעת גם מגסטוזיס בתקופת נשיאת הפירורים; סוכרת, כמו גם אנמיה קשה אצל האם המצפה, יכולים למלא תפקיד. בהריון עם תאומים, החושפים מומים קשים בלב, במערכת הדם ובכליות אצל ילד, הסיכון ללידת הידרוצפלוס עולה.

מבחינת נערים ונערות, בפרספקטיבה של הידרוצפלוס, גם התקופה שלאחר הלידה חשובה. לידה מוקדמת, תקופה ארוכה של מים ללא מים, צירים מהירים, שבה התינוק עלול לקבל שטפי דם במוח, הם מסוכנים. טראומת לידה כלשהי, זיהום בגיל הרך הנולד עם דלקת קרום המוח ודלקת המוח עלולים לגרום גם להידרוצפלוס.

תסמינים
לא תמיד ניתן לקבוע הצטברות מוגזמת של נוזל המוח בראש מיד לאחר לידת התינוק, לפעמים הסימפטומים מתבטאים הרבה יותר מאוחר. התסמין הראייתי העיקרי הוא ראש מוגדל. בדרך כלל, היקף הראש של היילוד גדול 1-2 סנטימטרים מהיקף החזה. הפרופורציות הללו צריכות להיות משנות באופן דרמטי בשישה חודשים. אם זה לא קורה, הראש ממשיך להישאר גדול מהחזה וגדל לפני נורמות הגיל, זו הסיבה למינוי סקר.

הגולגולת ההידרוצפלית האופיינית עם האונות הקדמיות הבולטות, צורה מוגדלת באופן לא סדיר, מופיעה כאשר חוסר האיזון בפרופורציות הגוף מגיע למקסימום.
לכל רופא ילדים יש שולחן על השולחן או במשרד, בעזרתו רופאים משווים את נורמות הגיל להיקף הראש. אצל יילוד ערכים אלה הם בדרך כלל בטווח של 34-35 ס"מ ובילד בגיל 3 חודשים 40-41 ס"מ. אל תיכנס לפאניקה אם לתינוק נפח של 40 סנטימטרים לא לאחר 3 חודשים, אלא לחודש. כל הילדים שונים בגובהם, וגודל הראש גדול יותר עבור חלקם וקטן יותר עבור אחרים. להיות לפני נורמת הגיל כשלעצמה לא יכול לדבר על פתולוגיה.

הדבר החשוב הוא כמה מהר ראש התינוק צומח. בדרך כלל הוא עולה בסנטימטר אחד לחודש. סימפטום יכול להיחשב מדאיג אם הראש גדל לא ב -1, אלא ב 3-4 ס"מ בחודש.
יש להעריך את הסימפטומים הנותרים אם קצב הצמיחה אינו תקין.
ילד חולה בדרך כלל:
- על המצח, מקדשים וגב הראש ורידים נראים בבירור.
- הילד לא מחזיק את ראשו היטב (הסימפטום חשוב רק אם התינוק כבר מעל 3 חודשים).
- הילד לא מחייך, גם אם הוא כבר בן 3-4 חודשים.
- העור שמעל הפונטנל בולט מעל פני השטח, פועם בצורה ניכרת.
- התינוק בוכה כל הזמן אוכל גרוע, ישן בחוסר מנוחה, עולה לאט במשקל (סימפטום דו משמעי, שכשלעצמו אינו יכול לדבר על שום דבר).
- האונות הקדמיות גדולות מאודרמקולים.
- התלמידים אינם קבועים בנושא, כל הזמן "רעד" דק מצד לצד או מלמעלה למטה (יש להעריך את הסימפטום רק לאחר חודשיים של חיים עצמאיים של הילד).
- מיקום העיניים נראה עמוק בגלל תלוי רכסי מצח עצומים.
- ישנם סימני פזילה על סוג שונה.
- אובדן כישורים נרכשים (התינוק מפסיק לנעוץ את מבטו על האובייקט, הוא אינו יכול להחזיק את ראשו במצב זקוף, גם אם עשה זאת קודם, הוא מפסיק ללכת ולשבת).
- עוויתות, הקאות ובכי חדגוני בלתי פוסק (סימנים אלה מלווים בדרך כלל במצבי חירום בטיפולי מוח).


אצל ילדים מעל גיל שנה, סימני ההידרוצפלוס בדרך כלל שונים במקצת:
- עוויתות ספונטניות עם אובדן הכרה;
- כאבי ראש תכופים (בדרך כלל הם מחמירים בבוקר וכמעט נעלמים בערב);
- דימום באף תכוף על רקע כאבי ראש, הקאות;
- פרקים תכופים של פאניקה לילית זועקת ובוכה - ללא סיבה נראית לעין;
- בריחת שתן;
- ליקוי ראייה.

יש לציין שרוב התסמינים שיכולים להתלוות לצניחת מוח אצל ילד לאחר שנה הם למעשה כל מה שרופא נוירולוג מציין בדרך כלל. זהו סנטר רועד ותשומת לב מוסחת, והיפראקטיביות, ועצבנות, ואפילו הליכה על קצות האצבעות. העיקר כאן הוא לא להעריך כל סימפטום כזה בנפרד, אתה לא צריך "לכתוב" את התינוק מיד לשורות ההידרוצפלוס.
בדרך כלל, אחד לאחד, ניתן לשקול סימנים אלה, אפילו הפרעות נוירולוגיות, רק במתיחה רבה. מסיבה זו, חשוב להעריך את שילוב הגורמים, הסימנים ולא להסתמך על העובדה שהתינוק עושה פיפי וצורח בלילה, אלא על תוצאות הבדיקות הרפואיות.

אגב, אין טעם למדוד את ראשו של ילד לאחר שנה. גם עם הידרוצפלוס חמור, הוא אינו משתנה בגודלו, מכיוון שעצמות הגולגולת מפסיקות להיות ניידות עם סגירת הפונטנל, אך הלחץ התוך גולגולתי אצל ילדים כאלה גבוה משמעותית.
אבחון
לעתים קרובות מאוד, האבחנה של מצב המוח מיותרת. משמעות הדבר היא שאמהות ואבות נאמרים בשמות המחלות שאין לתינוקות. לעתים קרובות למדי (כ3-4 פירורים מתוך תריסר), כאשר הם עוברים הדמיית תהודה מגנטית או טומוגרפיה ממוחשבת (ואפילו באולטרסאונד קונבנציונאלי של הראש), הם מציבים תסמונת יתר לחץ דם-הידרוצפלוס. ישנם נוירופתולוגים שמצליחים אפילו לבצע אבחנה כזו ללא בדיקות נוספות.
המציאות היא שתסמונת זו אינה מתרחשת לעיתים קרובות מאוד, ולא אצל 30-40% מהילדים. החדרים המורחבים של המוח הם לפעמים רק מאפיין אינדיבידואלי של מבנה המוח אצל פעוט נתון, לכן חשוב לא למהר לטפל בילד, אלא בחרו בטקטיקות תצפית, עקבו אחר השינוי בגודל מבני המוח המפוקפקים במהלך גדילת התינוק. לשם כך, היקף הראש נמדד באופן קבוע ומדי פעם מתבצע מחקר מיוחד - נוירוסונוגרפיה.
תסמונת יתר לחץ דם-הידרוצפליקה קשורה תמיד ללחץ מוגבר בתוך הגולגולת, אשר נובע מהצטברות נוזל מוחי. לרוב ההורים אין ממש מה לדאוג.
עם זאת, אי אפשר לזלזל בסכנה. אתה בהחלט צריך לפנות לרופא אם לילד שלך יש כמה מהתסמינים מהרשימות שלמעלה. והרופא הזה צריך להיות רופא ילדים. הרופא מעריך את רווחתו הכללית של התינוק, "לוקח מדידות" מהראש, מגדיר את היקף החזה, מתאם את כל זה לסימנים המדאיגים שתוארו על ידי ההורים ומפנה לנוירולוג.
יש לציין כי נוירולוגים בילדים אוהבים מאוד למצוא את מה שאין, ולטפל במה שהם מצאו. לכן, על ההורים להבין בבירור מתי נוירולוג יכול לחלות במחלה, על סמך המחקר שהוא מאשר או מפריך אבחנה כה רצינית.
הנוירולוג מעריך תחילה את הרפלקסים של הילד. אם הוא לא אוהב משהו, הוא שולח את המטופל הקטן למשרד רופא העיניים, שמעריך את מצבו של הפונדוס באמצעות מכשירים מיוחדים. אם דיסק קבוע, פזילה או אישונים מורחבים נמצאים בהיעדר תגובה לאור, רופא העיניים שוב שולח את הילד לנוירולוג, שבשלב זה עשוי להציע נוכחות של הידרוצפלוס. אבל רק להניח, ותו לא.

אולטרסאונד של המוח, עליו ממליץ נוירולוג, הוא גם לא בסיס לאבחון. הסבירות לאבחון יתר גבוהה מדי. למרות שניתן לראות את מבנה המוח דרך הפונטנלה, אי אפשר להעריך את גודלן ולתאם אותם לנורמות כלשהן, אתה צריך התבוננות בדינמיקה.
אם מצבו של הילד מעורר דאגה, והנוירולוג רואה שלא מתאים לחכות, הוא ישלח את התינוק לבדיקת MRI. הדמיית תהודה מגנטית מאפשרת לך לקבל מידע מפורט ואמין יותר על מצב כל אזור וכל שכבת מוח.באמצעות תמונה כזו, יוכל הרופא לקבוע בדיוק רב לא רק את נוכחות המחלה, אלא גם את מידתה, את מיקום הצניחה, את מידת הפגיעה במבנים הסמוכים, את נפח הנוזל בחדרי המוח וניואנסים חשובים אחרים.
שיטה זו, מצוינת מכל הבחינות, אינה נוחה במיוחד עבור תינוקות, מכיוון שבמהלך המחקר במשך זמן רב, הילד יצטרך לשכב ללא תנועה - בחדר מיוחד עם מגנט ענק. לכן, עבור ילדים צעירים יש צורך בהרדמה רפואית בכדי לבצע מחקר ולהשיג תוצאות אמינות.

שיטת הטומוגרפיה הממוחשבת מתאימה גם לאבחון טיפות במוח. רק MRI ו- CT מסוגלים לענות על השאלה העיקרית - האם הכל בסדר עם התינוק. ניואנס חשוב: כדי שהאבחון יהיה אמין, מומלץ לבצע בדיקת MRI 2-3 פעמים - במרווחים של 2-3 שבועות בין הבדיקה.
התרגול מראה שלרוב רושמים רופאים מחקרים אחרים (echoencephalography, electroencephalography). עם זאת, על פי תקני האבחון הקיימים, שיטות אלה אינן אמינות במקרים עם הידרוצפלוס; הורים עשויים בהחלט לסרב להם.
הגורם האמיתי לטיפולים (בין אם מדובר בזיהום או בפציעה בלידה) אצל תינוקות נותר לרוב בגדר תעלומה גם לרופאים וגם להורים. באופן מדויק יותר או פחות, ניתן לקבוע רק את הגורמים הטראומטיים אם התקבלה פגיעה מוחית טראומטית.
"מגע" האבחוני האחרון - קביעת רמת הלחץ הגולגולת... אין מכשירים שיכולים לעשות זאת, ולכן נהלים פולשניים משמשים להבהרת גורם זה. לרוב, ניקור של נוזל השדרה נעשה - במרחב הבין חולייתי, באזור המותני.
החלטות נוספות יתקבלו בידי שני מומחים - נוירולוג ונוירוכירורג.
יַחַס
הטיפול (ללא קשר לסיבה שגרמה לירידה במוח) מתבצע תמיד על פי תוכניות ועקרונות מסוימים. השיטה העיקרית היא טיפול כירורגי, אך לעיתים נוירוכירורגים מאפשרים שימוש בטיפול תרופתי - אם הם סבורים כי אין סכנה לילד, וניתן לקבוע את זרימת נוזל השדרה ללא ניתוח.

טיפול שמרני
לטיפול שמרני משתמשים בדרך כלל בתרופות משתן אשר יכולות להפחית את ייצור הנוזל השדרתי ולהגדיל את זרימתו. ברוב המקרים, עם הידרוצפלוס פתוח, שאינו מסובך על ידי תסמינים חמורים, זה די מספיק.
התרופה "Diakarb" נקבעת לילדים לרוב. זה מאט את ייצור נוזל המוח ומעודד השתנה פעילה יותר. לתרופה יש מינוס גדול - היא מסירה במהירות את האשלגן, הנחוץ כל כך לצמיחה והתפתחות, מגופו של הילד. לכן, הוא נלקח יחד עם תכשירים המכילים חומר זה - "Panangin" או "Asparkam".
אם לילד יש לחץ תוך גולגולתי גבוה מספיק, אך נוירוכירורגים רואים רצוי להמתין עם הניתוח או לראות הזדמנות להתמודד עם הידרוצפלוס ללא אזמל, לתינוק רושמים תרופות משתנות "מניטול" או "פורוסמיד". יתר על כן, במקרה השני, יש צורך גם לקחת תכשירי אשלגן.

בנוסף, הרופא עשוי לרשום תרופות המעוררות נוירונים.... כדי להקל על תסמינים קלים של טיפות במוח (עיכוב בהתפתחות הדיבור, תשומת לב מוסחת), נקבעת לרוב התרופה הטוניקית והמתאפוגנית "Kogitum". זה מיועד לילדים מגיל 7.
להגברת יעילות התרופות, מומלץ לילד טיפול נוסף הכולל עיסוי, טיפול בפעילות גופנית, רפלקסולוגיה מיקרו זרם. העיקר לא ללכת לקיצוניות ולא להתחיל לחפש אוסטאופתים שמבטיחים לשים את כל עצמות הגולגולת במקום לקבלת תגמול "מתון".
הליכים כאלה יכולים להיות מסוכנים ביותר לחייו של ילד, ולכן לא כדאי לבקר באוסטאופתים ללא המלצה של נוירוכירורג. היתרונות של העיסוי שלהם ברפואה לא תועדו, בניגוד לתוצאות העצובות של מניפולציות לא מוצלחות.
בדרך כלל לא ניתן יותר מ 3-5 חודשים לטיפול שמרני. אם מצבו של הילד לא השתפר, ומחקרי ביניים המשתמשים ב- MRI ו- CT הראו הידרדרות וחוסר יעילות הטיפול התרופתי, מתקבלת החלטה לבצע ניתוח.

טיפול אופרטיבי
הטכניקה הכירורגית הנפוצה ביותר להסרת עודף נוזל המוח בראשו של הילד היא ניתוח מעקפים. לאחר קרניוטומיה מזריקים את הילד לחדר המוח, מורחבים מהנוזל, צינורות סיליקון מיוחדים - שאנטים, שדרכם מנקזים עודפי נוזלים לחלל הבטן. קצה אחד של השאנט נמצא באופן קבוע במוח, והשני מובא לחלל הבטן. אמצע הצינור מועבר תת עורית.
הסיכון לסיבוכים במהלך ניתוח מעקפים (למרות הכישורים הגבוהים של צוות הניתוחים והאיכות המעולה של המעקף) הוא גבוה למדי. זה מהווה כמחצית מכל המקרים.
ב-40-60% מהמקרים הסיבוכים מתפתחים תוך חצי שנה או שנה, הדורשים התערבות כירורגית הבאה הקשורה להחלפת השאנט או לחלק מסוים ממנו.
צריך להבין שככל שהם מתבגרים, הילד יזדקק למספר פעולות כאלה נוספות. צריך להחליף שינויים, כי שום דבר אינו נצחי. הם יכולים להיסתם, להתכופף, להתפלש. כמתוכנן, הם משתנים עקב שינויים הקשורים לגיל בגוף הילד.


שארית חייהם של ילדים "משוננים" אינה שונה מחייהם של בני גילם - אלא אם כן, כמובן, הידרוצפלוס גרם להפרעות אחרות במערכת העצבים בתקופה שקדמה לניתוח. יש עוד גורם אחד שאי אפשר להתעלם ממנו - זהו תלות מחלף. בעוד הילד קטן, הוריו ידאגו מכך, ואז הוא עצמו יבין שחייו תלויים ישירות במצב צינורות הסיליקון שבתוך ראשו.
בחיפוש אחר אלטרנטיבה, הרפואה שקלה גם את פעולות הניקוז, כאשר CSF הוסר לאחר איחור בקירוע והכנסת הקטטר. ראשית, הדבר לא ביטל את הגורם האמיתי למחלה, במיוחד עם מומים במבני המוח, והנוזל החל להצטבר שוב. שנית, הסיכון לזיהום מוחי במהלך הניקוז עולה פי עשרה. לכן, שיטה זו מתרחשת, אך משתמשים בה לעיתים רחוקות ביותר - כ"מחווה של ייאוש ", כאשר רק ניקוז דחוף יכול להציל את חיי התינוק בשלב זה.

במשך 40 השנים האחרונות נהגו גם ניתוחים אנדוסקופיים ברפואה. הם נחשבים כדרך עדיפה להילחם בהידרוצפלוס. בעזרת אנדוסקופ, נוירוכירורגים יכולים לא רק להתקין שאנט, אם יש צורך בכך, אלא גם "לתקן" כמה פגמים שהובילו להידרוצפלוס עמוק סגור.
למעשה, רופאים יוצרים מסלולי ניקוז לנוזל השדרה. אם לא ניתן לחסל את המשנה, הם הופכים את הנתיבים הללו ל"כיכר ". במהלך ניתוח אנדוסקופי ניתן להסיר כמה גידולים המפריעים ליציאה הרגילה של נוזל השדרה, כדי להסיר את חסימת החדר. הליכים כירורגיים נמשכים בדרך כלל לא יותר מ 20-30 דקות.

לרוב, אנדוסקופיה נקבעת עבור הידרוצפלוס מעורב, צורה חסימה, פתולוגיה הנובעת מטראומה קשה. הניתוח פחות טראומטי מאשר ניתוח מעקפים, הוא גורם לסיבוכים בתדירות נמוכה הרבה יותר, לא מחמיר את איכות חייו של המטופל, מכיוון שאין לו חפץ זר בגופו, ואין בו שום תלות. אל תחשוב שאנדוסקופיה היא יקרה. עם כל יתרונותיה, זוהי גם האפשרות המשתלמת ביותר לבתי חולים שאינה דורשת עלות.
למרבה הצער, השיטה אינה יעילה לכל הידרוצפלוס. אם הנוירוכירורג אינו ממליץ על אנדוסקופיה בשל המאפיינים האישיים של מחלת הילד, נותר רק ניתוח מעקף.

לאחר הניתוח, ילדים שעברו אנדוסקופיה רשומים אצל נוירולוג. ניתן להסיר אותם ממנו אם מצבם השתפר, ואין הפרות. לאחר ניתוח מעקפים, רישום המתיחה של הנוירולוג הוא לכל החיים, אין ולו הזדמנות להוציא את הילד ממנו.
תחזיות
אין פרוגנוזה אוניברסלית להידרוצפלוס בילדים. הכל אינדיבידואלי, ויש תחזיות בדיוק כמו שיש חולים עצמם. הפרוגנוזה החיובית ביותר ניתנת בזהירות רבה לילדים הסובלים מהידרוצפלוס. עם טיפת סגר, ריפוי ללא השלכות לא קורה לעתים קרובות כל כך.
הידרוצפלוס מולד, אם הוא מתגלה בזמן, מהיר וקל יותר לטיפול מאשר מחלה נרכשת. הידרוצפלוס בדרגה ראשונה משאיר לעתים קרובות תוצאות בלתי הפיכות יותר מאשר טיפות מוחיות נרחבות וחמורות. התחזית חיובית ככל שככל שהרופאים זיהו את המחלה מוקדם יותר, כך ניתן סיוע רפואי מוקדם יותר.

למרבה הצער, מספר גדול של ילדים שעברו צורות קשות של הידרוצפלוס, עדיין מגלים עדיין חולשה, פיגור שכלי, הפרעות נפשיות ואישיות. בין הנגעים של מערכת העצבים מובילים שיתוק מוחין אינפנטילי וחוסר תיאום תנועות. הראייה והשמיעה מושפעים. אין להתעלם מסיבוכים לאחר הניתוח, כמו תהליכים דלקתיים, נגעים במוח זיהומיות ולא זיהומיות והתקפים אפילפטיים.

ילדים שהוריהם מטפלים בהם בחריצות ובמודע חיים הרבה יותר זמן מתינוקות סרבנים עם הידרוצפלוס מולד. טיפת המוח ניתנת לריפוי. רק השלכות המחלה יכולות להיות מוחלטות.
שיקום
גם לאחר טיפול מוצלח, הילד יזדקק למספר שנים כדי להחלים.

אל תזניחו את ההזדמנות לבקר במרכז שיקום עם תינוקכם. ישנם מוסדות כאלה בכל אזור.
שם, מטפלים בדיבור, נוירולוגים, מטפלים בעיסוי עוסקים בילד. תוצאות מצוינות בטיפול ושיקום מוצגות על ידי מרפאות סיניות בהן מתאמנים בפגישות טיפול בלייזר. ישנם גם מרכזי שיקום בישראל.
ברוסיה ומחוצה לה ישנם בתי הבראה רבים שמוכנים לקבל ילדים מגיל 2-3 - לאחר שעברו ניתוח מעקפים או ניתוחים פלסטיים אנדוסקופיים של חדרי המוח.
קורסים במרכזי שיקום וטיולים בבתי הבראה אינם מבטלים שיעורים אינטנסיביים מדי יום עם ילדים כאלה, מכיוון שהם דורשים הרבה יותר תשומת לב וסבלנות.

על הילד לאכול נכון, לא לאפשר עודף צריכת נוזלים, לא לאכול יותר מדי מזון מלוח, כבוש ומעושן בכדי למנוע אגירת נוזלים בגוף.

טיפים שימושיים
- אם לילד יש אבחנה מאושרת של הידרוצפלוס, אל תתייאש. אחרי הכל, תינוק בתקופה קשה זו זקוק לאם חזקה, סבירה ובעלת עצמי שתעזור לו להתגבר על המחלה. ישנם פורומים רבים באינטרנט להורים שילדיהם התאוששו בהצלחה מהידרוצפלוס, ולמי שעדיין לא עשה זאת.

- אתה לא צריך להיראות אשם, לפעמים מחלה זו אינה תלויה בשום צורה בהורים ובמעשיהם הנכונים או הלא נכונים.
- במהלך ההריון, הקפד לעשות זאת להשתתף במרפאת לידה... מחקרים וניתוחים רבים אשר נקבעים לאמהות לעתיד יעזרו לדעת מראש על גורמי סיכון.
- לפני ההריון, אישה צריכה לבקר אצל מומחה למחלות זיהומיות לפחות פעם אחתלברר, על ידי תרומת דם, אילו מחלות היא הייתה חולה, ונוגדנים לאילו זיהומים מסוכנים יש לה בגופה.
- אם במהלך ההריון (במיוחד בשלבים הראשונים) אישה חולה באדמת, חצבת או זיהום אחר, עליה בהחלט להסכים למחקר נוסף בנושא מצבו של העובר, לבקר בגנטיקה כדי לקבל החלטה נוספת (כואבת מאוד) לגבי נשיאת ילד. אתה צריך לדעת על הסיכונים של פתולוגיות, על טיפול במהלך ההריון.

- אם הילד נולד בטרם עת, אינך יכול לפספס אף בדיקת רפואה חובה וביקור רופא מתוזמן.
- תינוקות מעל גיל שנה צריכים להיות מוגנים מפגיעות ראש. אם קניתם לו אופניים, דאגו לתת לו גם קסדה. אם מוליכים את הילד ברכב, בכל אופן השתמשו במושב ברכב.
- כל מחלות זיהומיות נגיפיותשילד נדבק בו לא ניתן לטפל בכוחות עצמו - על פי מתכוני סבתא, ויברנום וברדנים. הקפידו להתייעץ עם רופא, לקחת בדיקות, ליטול תרופות רק כפי שנקבע על ידי רופא מוסמך.

תוכלו ללמוד עוד על מחלה זו מהסרטון להלן.